Синдром гіпоплазії лівих відділів серця (СГЛС) – одна з найскладніших серцевих вад, що спостерігається у новонароджених, і є найскладнішою для лікування серед усіх вроджених вад серця.
Це одна з групи серцевих аномалій, які можна об’єднати під назвою “одношлуночкові вади“.
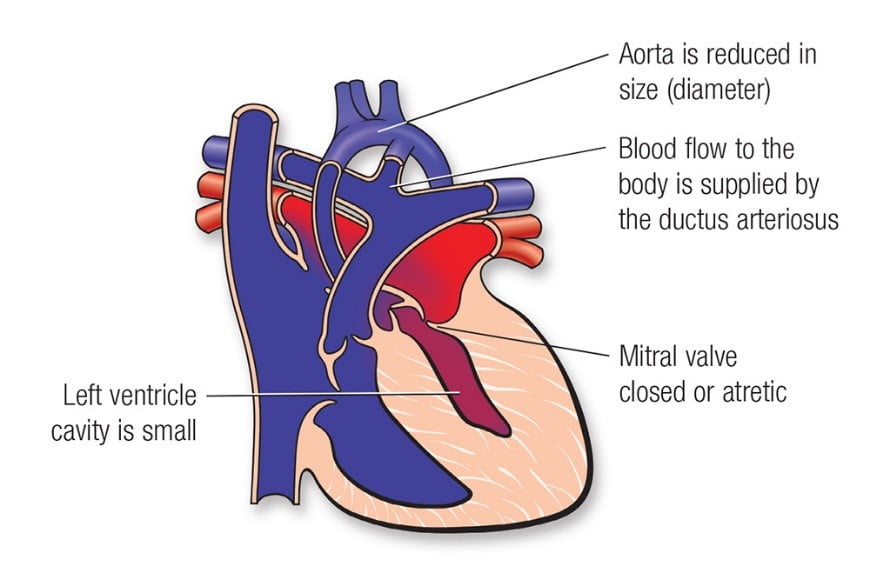
У дитини з синдромом гіпоплазії лівих відділів серця всі структури лівого серця, (якe отримує багату на кисень кров з легень і перекачує її в організм) недорозвинені.
Мітральний та аортальний клапани або повністю “атретичні” (закриті), або дуже малі. Сам лівий шлуночок крихітний, а аорта дуже маленька, часто лише кілька міліметрів у діаметрі.
Це призводить до того, що ліва частина серця повністю не здатна підтримувати кровообіг, необхідний органам тіла, хоча права частина серця (та, що доставляє кров до легень) зазвичай нормально розвинена.
Кров, що повертається з легень до лівого передсердя, повинна пройти через дефект міжпередсердної перегородки (ДМПП) в праву частину серця. Після цього правий шлуночок повинен виконувати “подвійну роботу“, перекачуючи кров як до легень (через легеневу артерію), так і до тіла (через відкриту артеріальну протоку).
Відкрита артеріальна протока, нормальна структура у плода, часто є єдиним шляхом, через який кров може потрапляти в організм від серця. Коли артеріальна протока починає закриватися, як це зазвичай відбувається в перші дні життя, приплив крові до організму різко зменшується. Це призводить до небезпечно низького кровопостачання життєво важливих органів і може стати причиною шоку.
Без лікування синдром гіпоплазії лівих відділів серця призводить до летального результату, часто в перші години або дні життя.
Ознаки та симптоми
У немовлят з синдромом гіпоплазії лівих відділів серця може розвинутися небезпечний для життя шок, коли артеріальна протока починає закриватися. Однак у більшості випадків артеріальна протока при народженні широко відкрита, забезпечуючи кровопостачання організму, і діагноз може бути поставлений немовлятам не одразу. Коли артеріальна протока закривається, що зазвичай відбувається у більшості немовлят у перші години або дні життя, перфузія організму серйозно зменшується, і швидко настає шок.
Новонароджені з синдромом гіпоплазії лівих відділів серця, як правило, мають нижчу за норму насиченість киснем кров. Це пов’язано з тим, що вся кров з легень (насичена киснем “червона” кров) змішується в єдиному правому шлуночку перед тим, як бути викачаною з легень і тіла.
Ціаноз, таким чином, може бути першою ознакою наявності серйозної серцевої патології. Дихальні розлади (утруднене або прискорене дихання) часто спостерігаються, оскільки легені отримують надмірно великий потік крові. У новонароджених з синдромом гіпоплазії лівих відділів серця часто відсутній або присутній лише слабкий шум.
Пульс може бути дуже слабким у всіх кінцівках під час огляду, залежно від кровотоку через артеріальну протоку. При закритті артеріальної протоки можуть спостерігатися млявість, погане харчування та погіршення дихальних розладів. Зрештою, може розвинутися важкий шок, що призводить до судом, ниркової недостатності, печінкової недостатності та погіршення серцевої функції.
Чи є ці проблеми оборотними, залежить як від тяжкості, так і від тривалості шоку.
Діагностика синдрому гіпоплазії лівих камер серця
Ця вада серця найлегше діагностується пренатально і є однією з найпоширеніших серцевих вад, що виявляються на скринінгових акушерських ультразвукових дослідженнях. Така рання діагностика аномалії дозволяє оперативно зреагувати для стабілізації стану під час пологів, щоб уникнути важкого шоку.
Народжування такої дитини необхідно планувати в лікарні, де зможуть надати якісну реанімацію новонародженого.
Ехокардіографія є основним методом діагностики синдрому гіпоплазії лівих відділів серця. Вона може дати детальну інформацію про анатомію різних серцевих структур, уражених при синдромі гіпоплазії лівих відділів серця. Також важливу інформацію про функцію правого шлуночка, клапанів серця, розмір дефекту міжпередсердної перегородки (важливий для змішування крові) і розмір відкритої артеріальної протоки.
Лікування синдрому гіпоплазії лівих відділів серця
Ведення новонародженого з синдромом гіпоплазії лівих відділів серця можна розділити на період початкової стабілізації та операційний/післяопераційний період.
Стабілізація таких немовлят повинна розпочатися одразу після встановлення діагнозу.
Починається інфузія простагландину, ліків, які запобігають закриттю відкритої артеріальної протоки, таким чином зберігаючи шлях для крові, що надходить до організму з правого шлуночка.
Навіть якщо у немовляти низьке насичення крові киснем, кисневу терапію не проводять, оскільки кисень сприяє більшому притоку крові до легень, що може відволікати кров від тіла і створювати надмірне навантаження на і без того напружений єдиний правий шлуночок.
У минулому, через погані результати доступних на той час методів лікування, часто не рекомендували ніякого лікування.
Сьогодні рідко коли сім’я вирішує не лікувати дитину з синдромом гіпоплазії лівих відділів серця, хоча у випадках, коли стан немовляти не вдається задовільно стабілізувати, лікування не рекомендується.
Трансплантація серця в період новонародженості виконується як основний метод лікування синдрому гіпоплазії лівих відділів серця в деяких центрах США, в Україні ні.
Хоча трансплантація має перевагу заміни дуже аномального серця дитини з синдромом гіпоплазії лівих відділів серця на серце нормальної будови, цей метод лікування обмежений дефіцитом органів новонароджених, доступних для трансплантації, і потребою в терапії проти відторгнення впродовж усього життя. Крім того, хоча результати трансплантації продовжують покращуватися, а частота відторгнення є найнижчою у пацієнтів, яким трансплантація була проведена у новонароджених, середня тривалість життя пересадженого серця є обмеженою (наразі менше 15 років).
Найпоширеніші методи
Найпоширенішим методом лікування синдрому гіпоплазії лівих відділів серця є “поетапна реконструкція”. Під час якої виконується серія операцій, зазвичай три, щоб переналаштувати серцево-судинну систему дитини на максимально ефективну, незважаючи на відсутність повноцінного лівого шлуночка. Ці операції не виправляють ваду, а натомість вважаються “паліативними“.
- Перша операція в рамках поетапного підходу відома як операція Норвуда (Norwood) і зазвичай виконується на першому тижні життя.
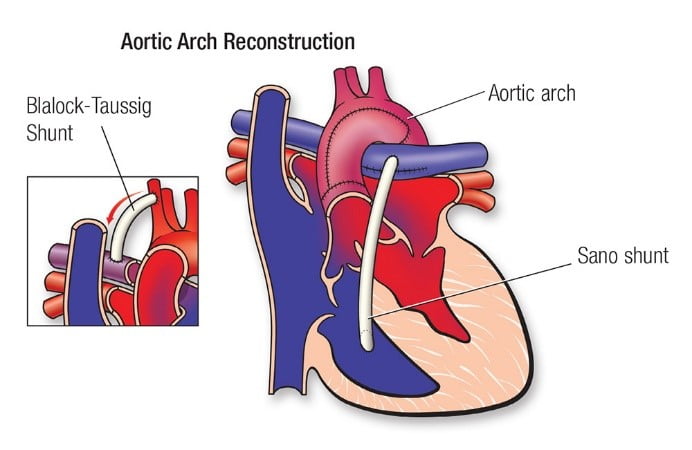
Після операції Норвуда правий шлуночок стає системним або головним шлуночком, що нагнітає кров в організмі. “Нова” або “нео” аорта виготовляється з частини легеневої артерії та оригінальної, крихітної аорти, яка реконструюється/розширюється для забезпечення кровотоку в організмі. Нарешті, для забезпечення кровотоку в легенях встановлюється невеликий трубчастий трансплантат або з артерії в легеневі судини (так званий модифікований шунт Блалока-Таусіга), або з правого шлуночка в легеневі судини (так звана модифікація Сано). Через обширну реконструкцію аорти, яку необхідно виконати, ця операція є однією з найскладніших операцій на серці в педіатрії.
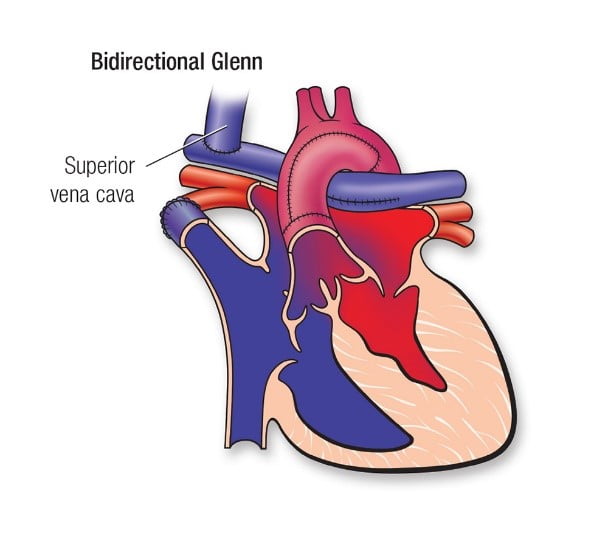
- Наступними операціями в плані поетапної реконструкції є двонаправлена операція Гленна (bidirectional Glenn). ЇЇ зазвичай проводять у віці від 3 до 6 місяців,
- операція Фонтана (Fonten), яку зазвичай проводять у дітей старше 2-3 років.
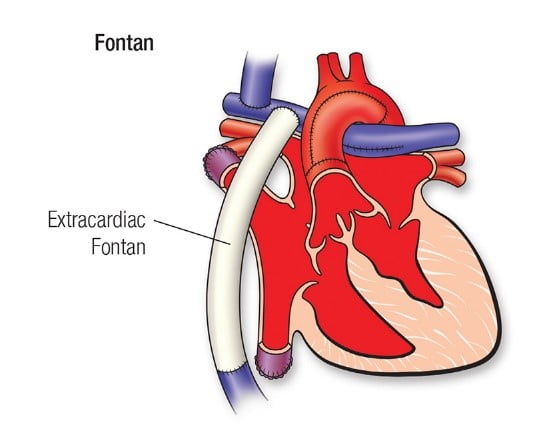
Операція Норвуда
Операція Норвуда є найскладнішою і найбільш ризикованою процедурою при синдромі гіпоплазії лівих відділів серця. Сучасні методи лікування у найбільших дитячих кардіологічних центрах дозволили досягти виживаності 75% і вище.
Період відновлення в лікарні після операції Норвуда часто непередбачуваний і складний, в середньому становить близько трьох-чотирьох тижнів.
Іноді правий шлуночок після операції Норвуда не функціонує належним чином. У деяких випадках може виникнути необхідність розглянути питання про трансплантацію серця (не в Україні).
Якщо дитина з синдромом гіпоплазії лівих відділів серця доживає до другого етапу (приблизно до 4-6 місяців) без серйозних ускладнень, виживаність після операцій Гленна і Фонтана набагато краща, перевищуючи 90 % при сучасних методах.
Всі діти з синдромом гіпоплазії лівих відділів серця повинні приймати ліки для максимально ефективної роботи серця. Також всі вони потребуватимуть регулярних спостережень у кардіолога для оцінки серцевої функції та виявлення пізніх ускладнень, таких як аритмії.
Лікування дорослих та підлітків
У багатьох пацієнтів після операції Фонтана спостерігаються аномалії серцевого ритму, які потребують лікування.
У деяких буде низький рівень кисню в крові, що може обмежувати їхні фізичні можливості. Це може вимагати блокування колатеральних судин, які дозволяють синій крові змішуватися з червоною кров’ю.
Деякі пацієнти Фонтана можуть мати зниження функції єдиного правого шлуночка або негерметичність одного чи кількох клапанів.
Приблизно у 10 % цих пацієнтів може розвинутися “протеїнвтрачаюча ентеропатя” чи «пластичний бронхіт», які вимагатимуть дуже ретельного лікування.
У пацієнтів після операції Фонтана також можуть виникати проблеми з функцією печінки або нирок, тому їх також потрібно контролювати.
Джерела та ілюстрації: